|
||||||||||
皮膚癌-Skin Cancer |
||||||||||
|
更新日期: 2024/04 皮膚是我們身體外面的覆蓋物也是人體最大的器官,它具有四大功能:保護、感覺、水分的平衡以及調節體溫。 人體的皮膚大約有2.7公斤重,可說是身體最大的器官。皮膚的構造主要分為外面的表皮層及裡面的真皮層。表皮層最主要是由鱗狀細胞所組成。在鱗狀細胞下方是一些比較圓的細胞,叫做基底細胞。 在表皮層最深處的黑色素細胞會製造黑色素,依其產生的多寡,可以決定皮膚的顏色,因之有黑人、白人之分。在真皮層裡面有血管、淋巴管、神經、毛囊以及一些腺體。這些腺體可以產生汗液,幫助我們調節體溫;也會產生皮脂,使皮膚不致於乾澀脫皮。皮膚癌所指的是皮膚表層上的惡性腫瘤,最常發生在臉部、脖子跟手臂這三個最常被陽光照射的地方。 背景與成因皮膚癌的成因主要與日曬有關係,長期曝曬在紫外線底下,可能會導致我們皮膚細胞的病變,其他原因還包括燒傷、輻射、基因遺傳、慢性砷中毒,或者是免疫力下降。 由此可見,以下的人必須多加注意: ▲ 長期在陽光下日曬工作的農民、漁民、工人 ▲ 工作因素而須長期接觸輻射物質、瀝青、煤油或是焦油的工作者 ▲ 長期患有慢性皮膚疾病的患者 ▲ 家族病史有皮膚癌者 ▲ 有喝過含砷地下水的人(烏腳病流行地區) ▲ 痔長得特別多或是有特殊形狀痔的人
分類 ▲ 基底細胞癌(Basal Cell Carcinoma):是最常見的皮膚惡性腫瘤,但是比較不容易轉移,有70%到90%發生在臉部以及容易照到陽光的地方,如果沒有及時發現的話,可能會導致局部神經被破壞。 ▲ 鱗狀細胞癌(Squamous Cell Carcinoma):亞洲第二常見皮膚惡性腫瘤,多發生在皮膚陽光照射處,但也有可能發生在腿部或是腹壁等會受到慢性傷害或輻射的地方,而且可能經由淋巴腺轉移到其他內臟,使淋巴結腫大。 ▲ 黑色素細胞癌(Melanoma):亞洲第三常見皮膚惡性腫瘤,惡性度最高,臨床上依其發生情形分成四種類型,包括惡性曬斑型、表淺擴散型、節節型、肢端型。東方人的黑色素癌好發在手指尖或是腳掌,例如手指、腳趾、手掌、腳掌等,稱為肢端型黑色素癌(acral lentiginous type of melanoma)。但也有可能會出現在身體的其他地方,包含臉部以及黏膜處。警覺心不足或忽略檢查腳底有無異常黑點,常會延誤診斷而耽誤治療。 ▲ 默克細胞瘤(Merkel Cell Carcinoma):是一種罕見的侵略性皮膚癌,較黑色素瘤更為惡性、病程進展更快速,臨床預後差,死亡率高。好發於50歲以上男性,台灣一年約新增10-15位病人,好發部位為容易被陽光照射的皮膚各部位
臨床症狀
相關檢查■ 理學檢查及評估 ■ 全身性皮膚檢查 ■ 組織切片檢查:為診斷皮膚癌最主要方式,臨床上若有高度懷疑是皮膚癌,醫師會建議切片取一些組織在顯微鏡下檢查來確定診斷。 ■ 影像學檢查:若懷疑腫瘤長在皮膚較深層(深入表皮層)或懷疑有淋巴及其他器官轉移時,通常會再進一步影像學檢查,例如電腦斷層(CT)及核磁共振(MRI) ■ 基因檢測:針對黑色素細胞瘤,約50%-70%的患者有BRAF基因突變,其最常見的突變為 V600E,檢測結果若有此基因突變,可找到有效對應突變基因的標靶藥物。現今也可在黑色素細胞瘤中發現NTRK基因融合突變,雖然較罕見。
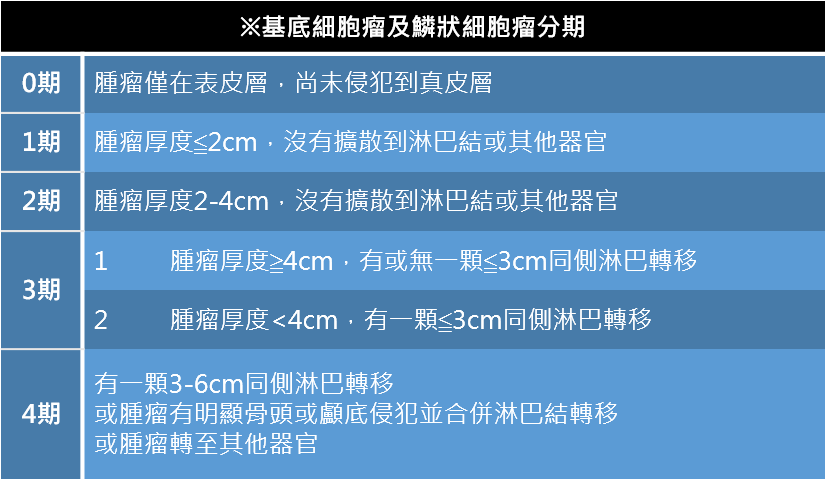
■ 自我檢查:民眾們可定期檢查身上黑痣的變化,使用ABCDE自我檢查方法: A (asymmetry)不對稱性:惡性腫瘤大多看起來不對稱。 B (border)邊緣:惡性腫瘤大多邊緣不平滑、不規則。 C (color)顏色:惡性腫瘤大多邊顏色不均勻。 D (diameter)大小:後天發生的腫瘤直徑超過0.6公分要特別注意。 E (elevation)隆起:惡性腫瘤生長快速,會在數週至數個月內快速隆起。通過自我檢查,往往能夠發現那些有可能已經發生轉變的色素痣,提高對黑色素瘤的防範意識。 癌症分期根據不同類型之皮膚癌分期方式也不同。 -基底細胞癌和鱗狀細胞癌可分成兩個時期,局部期及轉移期。 ※基底細胞瘤及鱗狀細胞瘤分期
*參考資料:NCCN Guidelines-Squamous Cell Skin Cancer、Basal Cell Skin Cancer
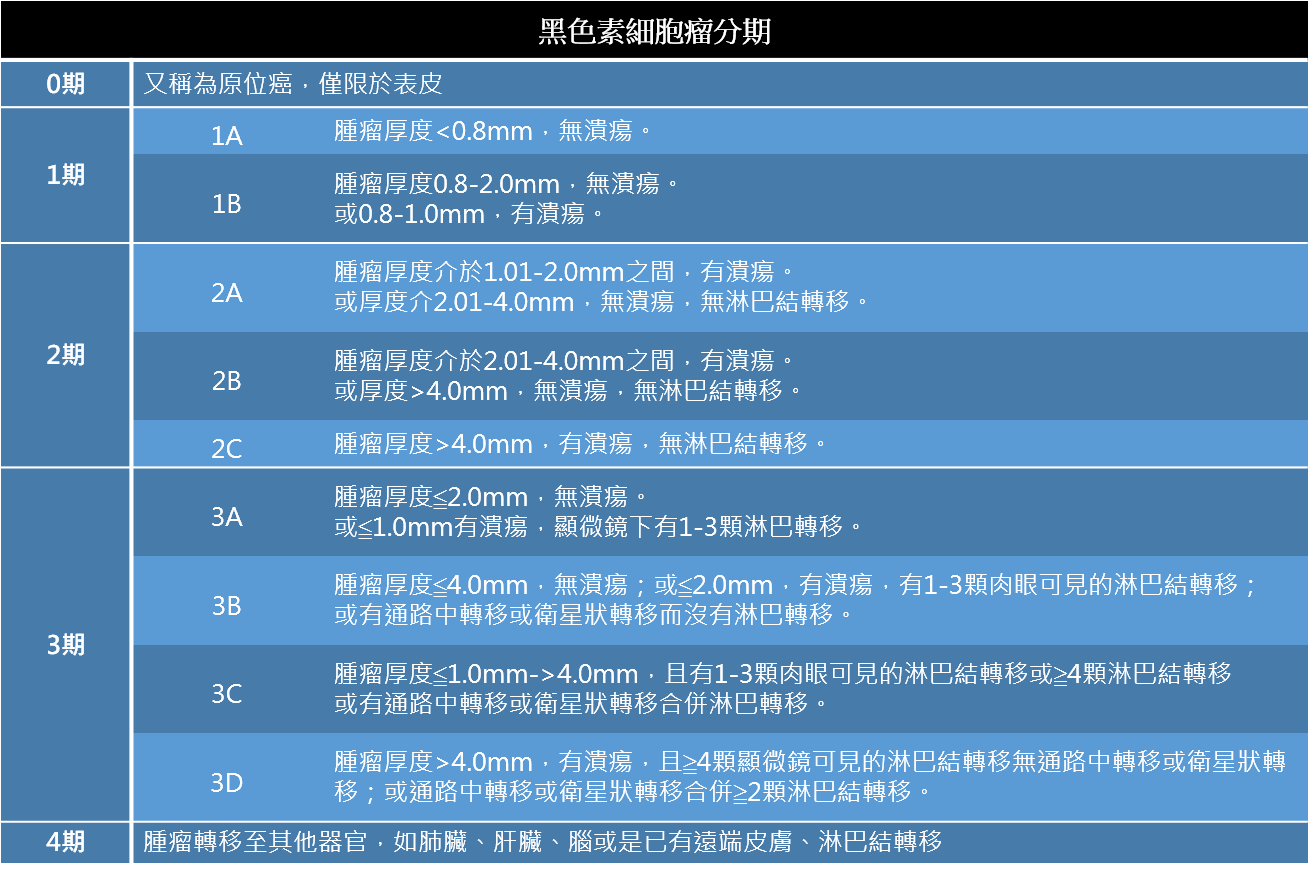
-黑色素癌的分期在臨床上以侵犯皮膚的深度來分期 ※黑色素細胞瘤分期
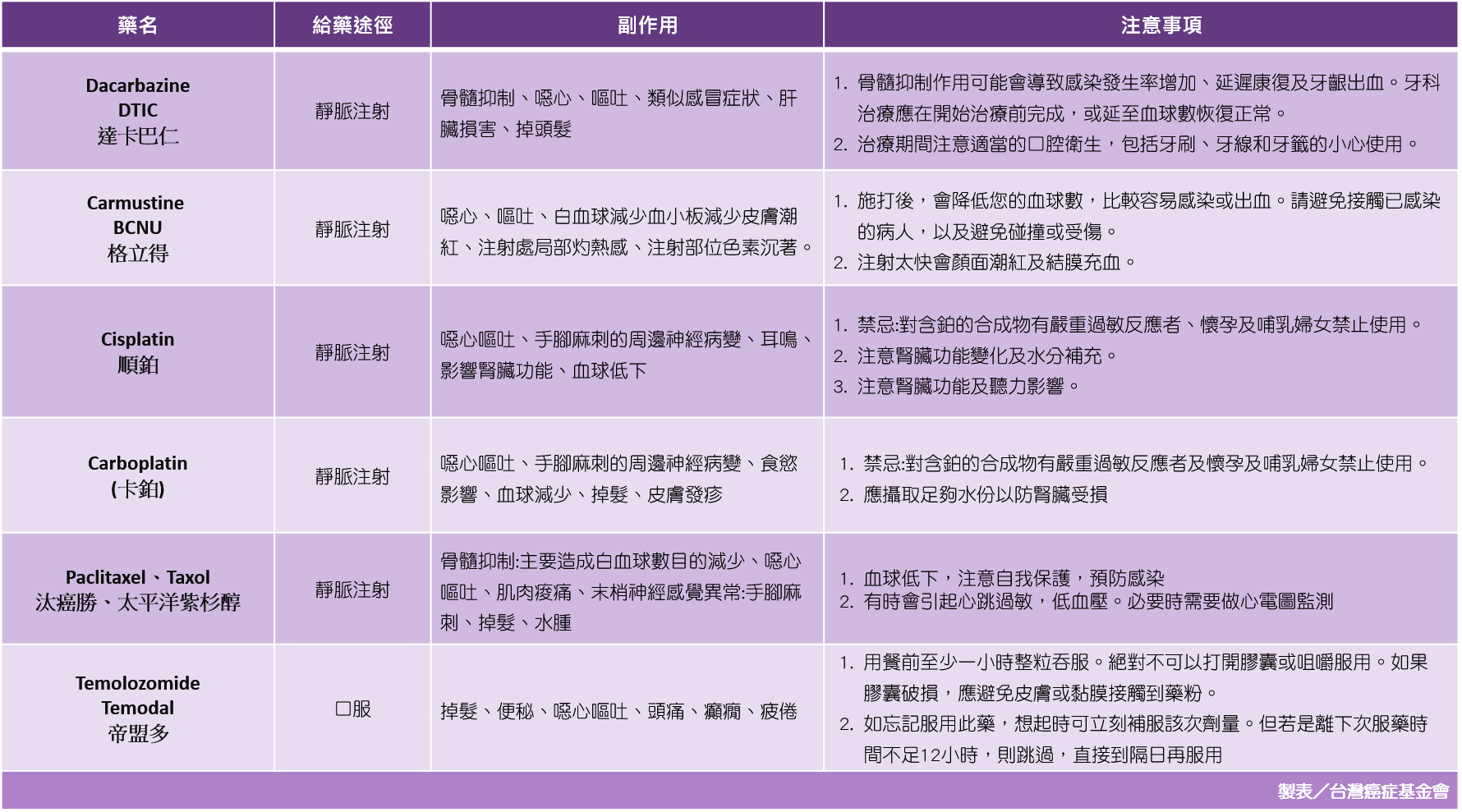
*參考資料:NCCN Guidelines-Melanoma: Cutaneous 治療方式一、光動力治療(photodynamic therapy, PDT) 所謂的「光動力療法」也就是在病灶塗上感光藥物,需在遮蔽光線下, 等藥物累積在腫瘤內足夠的時間(通常約2-3小時),再經醫師利用伍氏燈(Wood's lamp)確認病灶有確實吸收感光藥物而發出螢光後, 再進入照光階段,以特定波長的光線照射病灶來激發感光藥物,透過氧分子參與及伴隨之光化學反應,產生對細胞有毒性的單態氧,自由基(free radicals),進而導致癌細胞受損乃至死亡。 光動力療法優勢在於能選擇性殺死癌細胞而對正常組織細胞傷害小, 副作用也較輕微,包括光敏感、局部紅腫、患部搔癢燒灼感或暫時性的色素變化等。 通常不用住院、不需麻醉、治療侵犯性低,治療當天可立刻回復正常作息,也不會留下明顯傷疤。為皮膚原位癌及多種表淺皮膚癌的第一線治療準則 二、冷凍治療(cryotherapy) 在皮膚的病灶上應用廣泛,其原理乃針對局部表面組織進行冷凍低溫破壞,後續產生血管缺血和發炎反應。 透過液態氮進行冷凍治療,對於早期皮膚癌治療比較有效果,不適用黑色素瘤。 三、手術治療 對未出現遠處轉移的皮膚癌而言,手術是最重要的治療方法。病灶小則切除範圍小,病灶大則切除範圍變大,而且需要切除的鄰近正常組織範圍也加大、加深,以避免局部再復發,必要時甚至受波及的淋巴組織也得同時摘除。 ※以下幾種為常見手術方式: ◎電燒刮除術(curettage and electrodesiccation;C&E) ◎莫式手術(Mohs surgery) 莫式手術是目前治療皮膚惡性腫瘤復發率最低的方式,最大優點是可以完整地檢視所有的腫瘤邊界,確定腫瘤有切除乾淨。因為精準的腫瘤邊界控制,小的傷口可以立刻以簡單縫合,較大的傷口可以用皮瓣修補手術。 醫師會先將肉眼可見的腫瘤切除送病理檢查,再水平往外切數公厘(視腫瘤種類而定)作為第一階段的腫瘤邊緣檢查。通常會分為數個象限,加上染色區分,送冰凍切片檢查。冰凍切片檢查約耗時20分鐘左右,這個期間醫師會將病患傷口蓋住,等待檢查結果。 若病理科醫師通知第一階段的腫瘤邊緣檢查顯示腫瘤已切除乾淨,傷口就可以用簡單縫合或皮瓣手術關起來。若病理科醫師通知還有某個象限的外緣或深部仍有腫瘤,醫師會僅就「那個象限」再做第二次的切除,再送冰凍檢查,直到病理科醫師通知已全部切除乾淨。這樣的方式雖然較為耗時,卻是最準確可以切除乾淨的方式,也可以保留最多正常組織。 莫氏顯微手術與傳統廣泛切除手術比較起來,有兩個主要的優點:一是可以達到 較高的治癒率並減少癌症復發的機率,二是可以切除較少的組織,降低對外觀或功能 上的影響。因此,莫氏手術特別適合用在高風險容易復發的皮膚癌,以及眼週、鼻子、 唇、耳朵、手指、外生殖器等美容上或功能上較重要,不適合切除太多皮膚的地方。 ◎標準手術切除或稱傳統廣泛切除手術(standard surgical excision) 傳統的皮膚癌手術為大範圍切除,但這樣的方式有較低的腫瘤清除率,可能數年之後又會再發,再發時腫瘤會變得更為惡性更不容易治療。大範圍切除也會切除掉許多正常組織,對於顏面部或手指,生殖器部位是不理想的治療方式。 四、放射治療 依病情的需要大致可分為三類:手術後的「輔助加強性放射線治療」、不採手術或無法手術時的「全程放射線治療」、癌病己發生轉移時的「姑息緩和性放射線治療」。 ◆輔助加強性放射線治療:由於皮膚癌的主要治療方式為手術切除腫瘤,手術後是否需要加上輔助加強性放射治療,則由手術切除的腫瘤病理報告結果來決定。若手術切除的腫瘤邊緣不乾淨,則原腫瘤部位仍殘留癌細胞的風險高,此時可以選擇再次手術,若不適合再次手術時,則以輔助加強性放射線治療,針對原腫瘤部位進行照射,以減少原部位復發的機會。療程通常是每天一次,每週五次,約為四至六週的療程。 ◆全程放射線治療:腫瘤不大且位置處在重要部位(如頰面區),而使得手術切除時會拌隨功能或外觀上的障礙,則以全程放射線治療為主要治療方式,以避免功能或外觀上的損害。這種不手術而直接進行放射線治療的決定,必須和外科醫師充分的討論,且腫瘤不能太大,才可增加直接放射線治療的效果。 ◆姑息緩和性放射線治療:當癌病由血液或淋巴轉移到全身,此時癌症已非原發部位的局部範圍,因此手術或放射線治療的局部治療方式已非主角,全身性的化學治療才是治療的主軸。放射線治療在這種情況下僅用於轉移癌病引起的局部症狀,如癌轉移引起的疼痛、肺轉移引起的氣管壓迫等,針對引起症狀的轉移腫瘤,以放射線來抑制其生長。 五、化學治療 皮膚癌化學治療一般會將皮膚癌分為黑色素細胞瘤和非黑色素細胞瘤(包括基底細胞瘤及鱗狀細胞瘤)。 ▲黑色素細胞瘤的化學治療: 基本上,化學治療對黑色素細胞瘤雖稍有療效,但最後結果仍然不夠理想。 對轉移的黑色素細胞瘤,以Dacarbaz-ine (DTIC)和Nitrosourea等藥物(例如:BCNU、CCNU)為主的化學治療約有20%-50%的緩解率,其中有1%-2%的病人可以得到較好的長期療效,而且若超過兩年不再復發的話,預後極好。 對於己經完成根除性手術治療的局部嚴重型黑色素細胞瘤而言,研究數據顯示術後的輔助化學治療無法有效改善這些病患的總體存活率。
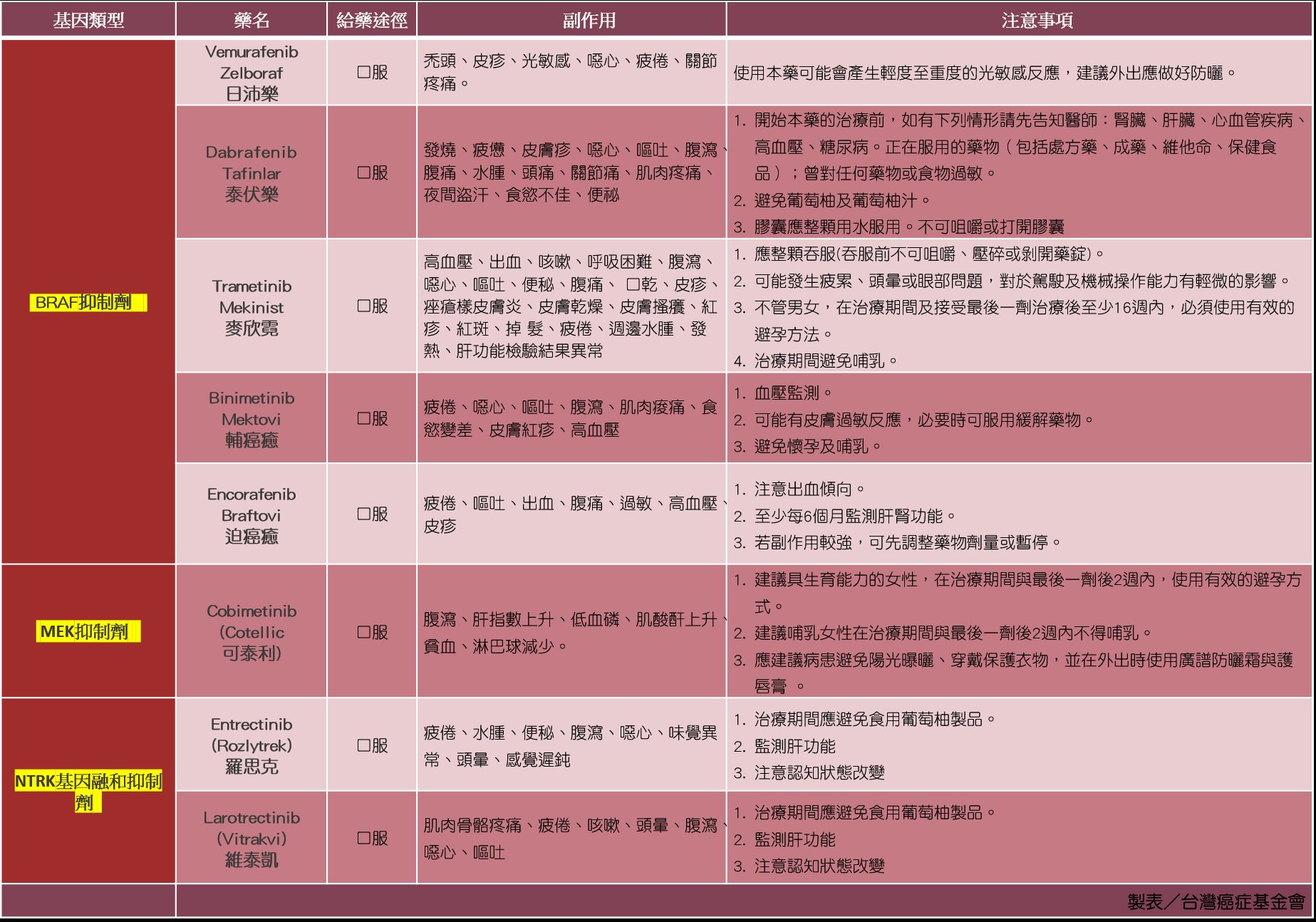
▲非黑色素細胞瘤(基底細胞瘤及鱗狀細胞瘤): 一般而言,化學治療對非黑色素細胞瘤幫助非常有限。在表淺多發性的非黑色素細胞瘤,當其不適用於手術或放射線治療時,可使用含5-FU的藥膏塗抹患處以改善病變。 對於局部嚴重型或己發生轉移的非黑色素細胞瘤,目前的抗癌藥物並無法有效的幫助病患延長生命。 六、標靶治療 皮膚癌標靶治療藥物用於治療BRAF V600突變陽性且無法以手術切除或轉移性的成人黑色素細胞瘤。健保也已經給付具有NTRK基因融合且先前曾接受過至少一次全身性治療失敗,又有疾病惡化,而BRAF腫瘤基因為原生型之無法手術切除或轉移的第三期或第四期黑色素瘤患者。
七、免疫治療 免疫細胞會產生抑制自身的蛋白小分子。腫瘤細胞利用這種機制,抑制免疫細胞,從人體免疫系統中逃脫存活下來。 免疫檢查點抑制劑類藥物,可解除這種抑制作用,讓免疫細胞重新激活工作,消滅癌細胞,目前免疫治療適用於黑色素細胞瘤。 ※以下為免疫治療藥物介紹:
合併療法的國際趨勢(依據美國國家癌症資訊網指引,NCCN) 【基底細胞癌治療準則】 基底細胞癌根據復發的風險分為低風險及高風險: ▼低風險:手術是最主要治療方式,包含電燒刮除術、廣泛性切除,若不適合手術者,則可選擇放射線治療。若手術切除的腫瘤發現周圍有侵犯情形,則需額外再進行手術(莫式手術或再行廣泛性切除)或放射線治療 ▼高風險:手術是最主要治療方式,包含莫式手術、廣泛性切除,若不適合手術者,則可選擇放射線治療或全身性治療。若手術切除的腫瘤發現周圍有侵犯情形,若還能再次手術則手術為第一選擇,否則則進行放射線治療,若手術及放射線治療皆不適合,則進行系統性治療(註1)。
【鱗狀細胞瘤治療準則】 鱗狀細胞瘤可分為局部性(無淋巴侵犯)及區域性(有淋巴侵犯): ▼局部性(無淋巴侵犯) 局部性-低風險:手術是最主要治療方式,包含電燒刮除術、廣泛性切除,若不適合手術者,則可選擇放射線治療。若手術切除的腫瘤發現周圍有侵犯情形,則需額外再進行手術(莫式手術或再行廣泛性切除)或放射線治療 局部性-高風險:手術是最主要治療方式,包含莫式手術、廣泛性切除,若不適合手術者,則可選擇放射線治療或系統性治療。若手術無法將腫瘤完全切除,若還能再次手術則手術為第一選擇,否則則進行放射線治療,有時系統性治療(註1)也會同時進行。當放射線治療無法完全殺除癌細胞或會造成重要器官損傷,則單獨進行系統性治療。 *註1:系統性治療包含化學治療、免疫治療、臨床試驗等。 ▼區域性(有淋巴侵犯) 當摸到淋巴結腫大或是影像學發現異常時需進一步進行細針抽吸(FNA)及切片檢查,檢查結果發現有淋巴結轉移時需進一步做電腦斷層(CT)確認侵犯淋巴結的數量、大小及位子。 當確認淋巴結侵犯情形,進行手術將局部淋巴結切除為第一選擇,當手術中發現癌細胞有侵犯到膜外或無法切除淋巴結時則需進行放射線治療。若不適合手術者,則可選擇放射線治療或系統性治療。 ▼轉移性鱗狀細胞瘤 針對轉移性鱗狀細胞癌,若手術及放射線治療皆無法治療,則建議進行系統性治療。
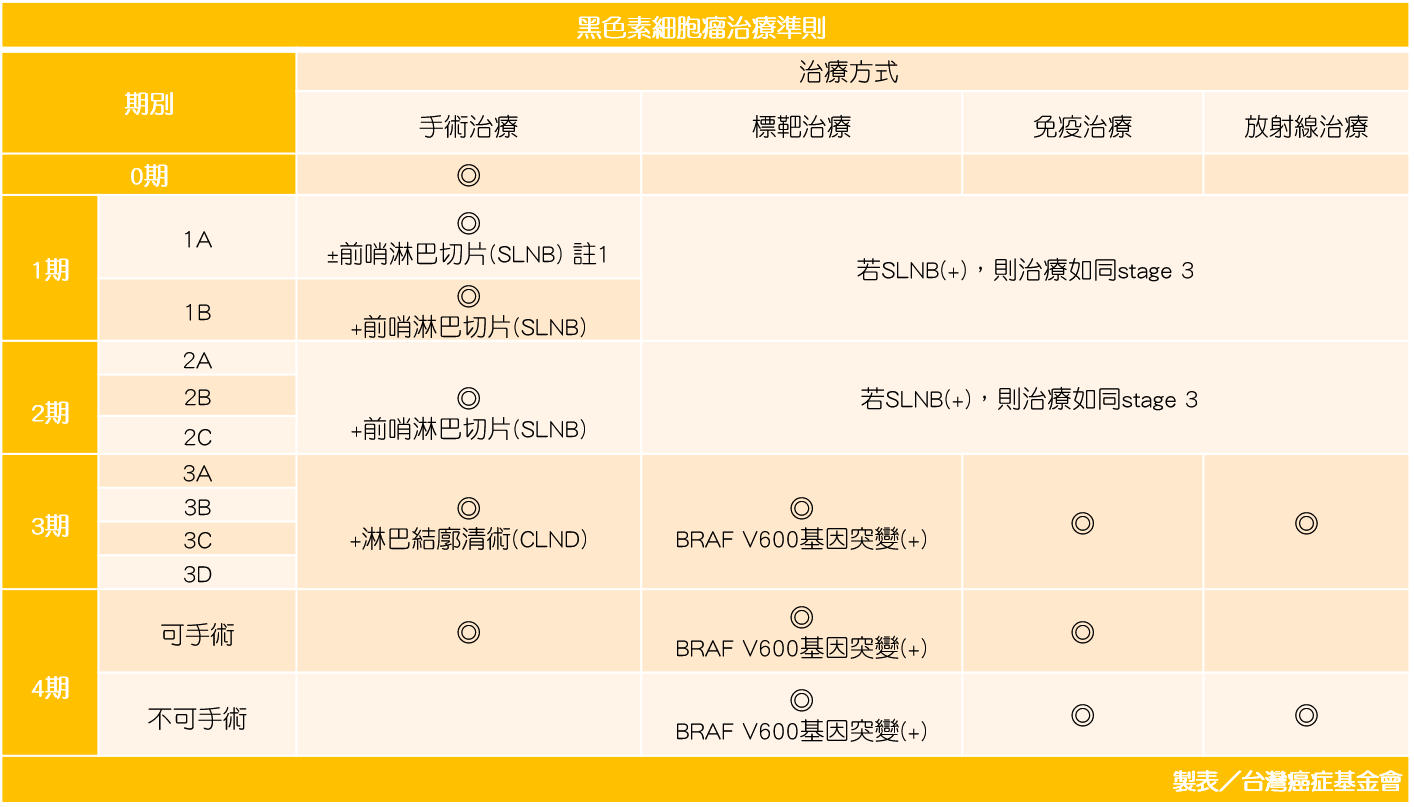
【黑色素細胞瘤治療準則】 *註1:stage 1A,當腫瘤厚度介於0.8-1.0mm,有/無潰瘍時則考慮做前哨淋巴切片(SLNB),檢驗淋巴結是否有被侵犯。
皮膚癌治療復發處置 當皮膚癌復發時若復發位於需再次進行細針穿刺或進行切片,手術是首選治療方式,後續是否需要其他輔助治療需經醫生評估,詳細治療方向仍需詢問並與主治醫師討論。
結語 我們已知紫外線是造成皮膚癌的罪魁禍首,因此預防方法也和防曬息息相關,平常注意防曬,定期自我皮膚檢查(ABCDE自我檢查方法),是皮膚最基礎的保養方法。 如果發現皮膚上有不尋常的腫瘤、潰瘍或痣的顏色、形狀突然改變、容易流血或傷口不易癒合等,都應該尋求醫師診治。 多數的皮膚癌化過程相當緩慢,加上外表容易觀察,若能有所警覺,及早發現可以及早治療。若民眾有疑似病灶,應盡早至整形外科或皮膚科做進一步的檢查。 |