|
別讓肝炎拖成肝癌-慢性B肝肝炎及早治療、長期控制是關鍵 |
|
文/劉俊人(臺大醫院肝炎研究中心主任、臺大醫院內科部主治醫師、臺大醫學院內科暨臨床醫學研究所教授)
|肝細胞癌在台灣的嚴重性,以及慢性B型肝炎與肝細胞癌的關聯性 肝細胞癌(hepatocellular carcinoma, HCC)是全世界最常見的惡性腫瘤之一,特別是在亞洲和非洲。據估計2012年全世界每年有七十八萬個新病例發生,排名佔所有癌症的第六位,每年有七十五萬個死亡病例,排名佔所有癌症的第三位,影響全體人類健康甚鉅。 台灣屬於肝細胞癌好發的區域,過去20年間,惡性腫瘤一直佔台灣人民十大死因中的首位,其中肝細胞癌常排名惡性腫瘤中的首位或次位,年發生率每十萬人口有高達10到30個病例;尤有甚者,得此癌症者有相當多數屬於中壯年人,常是社會生產力旺盛的精英階層,影響國家及家庭的層面相當廣泛。 在台灣,70到80%的慢性肝病和肝細胞癌都是由B型肝炎病毒(hepatitis B virus, HBV)所引起。C型肝炎病毒(hepatitis C virus, HCV)則是第二個重要的致病原因。 HBV和肝細胞癌發生的相關性到底有多強呢?數個世代(cohort)研究顯示慢性B型患者得到肝細胞癌的機會顯著增高。陳建仁副總統領軍在台灣進行前瞻性大型追蹤研究,結果闡明肝炎病毒和肝細胞癌發生的相關性。 當病患身上的B型肝炎病毒量超過2000 IU/mL時,未來罹患肝硬化、肝癌的機會就明顯變高。舉例來說,一位30歲的男性患者,當每毫升血液中的B型肝炎病毒量超過2000 IL時,未來罹患肝癌的風險就倍增,當病毒量超過50000 IU時,未來罹患肝癌的風險增為8倍,病毒量越高風險就越高。
|B肝疫苗施打有效降低HBV感染 預防HBV相關肝細胞癌最實用且最符合經濟效益的方法就是接種B型肝炎疫苗。台灣研究已經證實全國性B型肝炎疫苗注射是可行的,並且可以有效地減少病毒表面抗原(hepatitis B virus surface antigen, HBsAg)帶原。 過去國內B型肝炎帶原者約300萬人,最主要傳染途徑為母嬰傳染,B型肝炎病毒於新生兒的感染,有90%機會造成慢性B型肝炎,自從政府於民國75年7月起全面實施嬰幼兒B型肝炎預防接種計畫,感染人數已大幅降低,6歲以下兒童帶原率由政策實施前之10.5%降至0.8%以下。更重要地,兒童肝細胞癌隨著帶原率的降低已有大幅下降的傾向。 以年齡6至9歲的兒童肝癌年發生率為例,在西元1974年至1984年出生的小孩年發生率為十萬分之0.52,而在西元1984年至1986年出生的小孩此發生率已降至0.13。這些結果充分說明了B型肝炎全面接種對控制HBV相關肝細胞癌的成效已經在台灣兒童出現,而這樣地成效也將很快在年輕成人出現。
|抑制病毒複製為B肝治療主流 從B型肝炎病毒相關的肝細胞癌發生機轉來看,肝細胞的不斷發炎壞死與再生扮演重要角色,因此透過藥物治療控制病毒複製、進而減緩肝細胞發炎壞死、將能有效降低肝細胞癌發生的風險。這樣的理念已被證實並已經成為目前治療慢性B型肝炎,減少相關肝細胞癌發生風險的主流策略。 目前,在台灣已正式上市用來治療B型肝炎的藥物包括長效型干擾素(interferon)以及各種口服抗病毒藥物,雖無法完全根除病毒,但對大多數患者而言,確實可以有效抑制病毒複製,並使肝臟發炎狀態改善,並且因此減少或延緩肝硬化及肝細胞癌的發生。
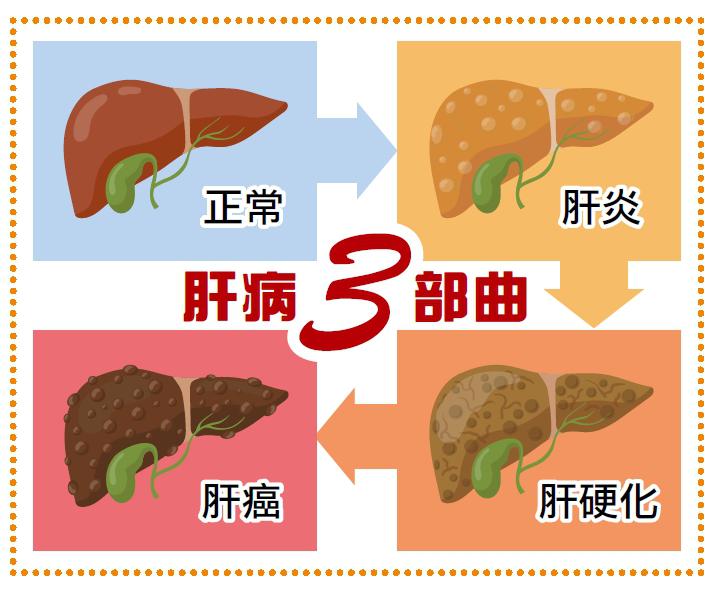
|如何了解自己是否為慢性B型肝炎患者 慢性B型肝炎感染患者,初期並沒有特別症狀,但是病毒如同「隱形殺手」,對於肝臟細胞的破壞無聲無息地進行,一步步走向肝炎、肝硬化到肝癌的「肝病三部曲」,當出現食慾不振、腹脹、噁心嘔吐、腹水、黃疸、發燒時,多已是肝病晚期。因此慢性B型肝炎帶原者務必要接受定期追蹤並適時接受抗病毒藥物治療,以免進一步惡化為肝硬化及肝細胞癌。萬一不幸發生肝細胞癌,定期篩檢追蹤也有助於早期診斷肝癌,增加根治的機會。 B型肝炎完整檢查的項目除了要測GOT(又稱AST)、GPT(又稱ALT)、胎兒蛋白指數、定期做腹部超音波以外,還要評估肝纖維化嚴重程度,以及檢測B型肝炎病毒量(HBV DNA)。 最常見的肝功能指標GOT、GPT,較貼切的說法應該是「肝發炎指標」,若超出正常值,代表肝臟正在發炎。不過,肝發炎卻不見得與體內病毒量多寡呈現正相關,以B型肝炎病毒來說, B肝病毒不會直接對肝臟造成傷害,肝臟發炎是人體的免疫系統被刺激,與B型肝炎病毒互相攻擊所致,因此,如果人體免疫系統沒有攻擊B型肝炎病毒,那麼即使體內病毒量很高,肝功能也會呈現正常。 病毒量高不代表肝臟一定在發炎,也不一定要治療,但病毒量可了解肝臟內病毒活動的狀況,病毒量越高,代表病毒在體內複製、活躍程度越強,通常病毒濃度越高,患者罹患肝癌的機率越高。目前肝炎病毒檢測方法已相當成熟、精準,每毫升超過10隻病毒就可以測得出來,可提供醫師更詳細的判斷依據。
目前對於一般慢性B型肝炎患者,醫界的建議及健保的給付條件裡,需要治療的前提是肝功能異常者,並根據病毒量高低、肝臟發炎肝纖維化情形等,篩選決定需要治療的病人。而針對特殊高風險族群則只要血清病毒偵測得到就可以接受治療。
至於哪一些患者需要建議治療?目前台灣醫界參考亞太地區對B型肝炎的治療共識建議,病毒濃度作為決定治療的標準如下: 以e抗原陽性患者、病毒量20000 IU/mL;e抗原陰性患者、病毒量2000 IU/mL;肝硬化患者、病毒可以偵測得到,這是結合流行病學、臨床試驗結果以及專家群的討論後得到的建議。 B型肝炎的治療時機簡列如下,當出現以下情形,就要開始接受藥物治療,這也是健保給付的標準。 ① 表面抗原陽性超過6個月、e抗原陽性超過3個月、肝功能指數追蹤3至6個月超過正常值2倍,且病毒量>20,000 IU/mL。 ② 表面抗原陽性超過6個月、e抗原陰性超過3個月,在每3個月的定期追蹤抽血中,發現肝功能指數有2次以上超過正常值2倍,且病毒量>2,000 IU/mL。 ③ 表面抗原陽性,但膽紅素>2mg/dL、凝血功能>3秒,醫師評估有肝衰竭風險者,可立即用藥。 ④ B型肝炎帶原者,經檢查確認肝硬化(如肝穿刺病理檢查、FIB-4分數 >6.5、超音波中發現脾臟腫大、或在胃鏡檢查中發現食道靜脈曲張者),只要B肝病毒濃度偵測得到,就要立即用藥,並且長期使用。 ⑤ 如果已有肝癌情形並且已經根治,同樣只要B肝病毒濃度偵測得到,就建議長期接受抗病毒藥物治療。
|慢性B型肝炎的治療方式以及治療目標 慢性B型肝炎目前尚無法百分之百根治,但可透過治療達到肝功能正常、血清病毒偵測不到、e抗原血清轉換、肝臟內發炎改善等短期目標,中期目標是表面抗原濃度下降以及改善肝纖維化,長期目標則是因此減少肝硬化、肝癌風險。 目前國內健保給付慢性B型肝炎的藥物治療分為兩大類:注射型干擾素(Interferon)和口服核(苷)酸類抗病毒藥物(nucleoside or nucleotide analogs)。 注射型干擾素1歲以上即可使用,干擾素治療兼具抗病毒和免疫調節功效,但不適用於晚期肝硬化及肝代償不全的病人,使用初期易發生類似感冒症狀,長期使用可能有骨髓抑制的副作用。 口服抗病毒藥物目前有6種:分別為干安能(Lamivudine)、干適能(Adefovir)、貝樂克(Entecavir)、喜必福(Telbivudine)、惠立妥(Tenofovir disoproxil fumarate,簡稱TDF)、韋立得(tenofovir alafenamide,簡稱TAF)等。口服抗病毒藥物具有抑制病毒複製的作用,通常需要治療1年以上,使用方便且副作用較少。 以治療效果來說,干擾素和口服藥作用機轉並不同,口服藥能夠有效抑制病毒,病毒濃度可降得很低;干擾素抑制病毒的複製能力則沒那麼好,要達到完全測不到病毒的機率低,但可以調節宿主免疫反應,效果較持久,表面抗原消失機會較高,而且不易產生抗藥性。 另外e抗原變化也不同,e抗原陽性患者,經過治療後,希望達到e抗原陰轉效果,代表免疫反應改善,在口服藥1年後,有10-15%達到效果;干擾素較高,可達20-30%。至於B型肝炎表面抗原(HBsAg)消失的治療目標,口服藥物達標的機率很低。 簡而言之,干擾素與各種口服抗病毒藥物的優缺點及副作用各不相同,治療方式也因人而異,當患者到診間時,臨床醫師會與家長溝通說明,選擇最適合的治療方式,期望達到最佳的治療效果。
|定期追蹤,注意停藥後B型肝炎復發 健保給付B肝抗病毒藥物是一大福音,讓慢性B肝患者可以好好控制。但用藥時間仍有一些條件限制,所以每年約有5千到6千名慢性B肝患者面臨需要停藥的問題。其中e抗原陽性、無肝硬化病人,可服藥到e抗原轉陰,再多一年鞏固治療之後停藥;e抗原陰性、無肝硬化者,目前健保提供3年治療,之後就得停藥。 很多患者因此需停藥,除非自費持續使用,而停藥後就有復發的風險。研究發現,停藥後12個月內,復發率最高,少數患者因此發生肝衰竭,所以病人停藥後一年內一定要密集追蹤。
要預防B型肝炎,最重要的是從源頭阻斷母嬰傳染,所有懷孕婦女都應作產前B型肝炎標記篩檢,當孕婦得知自己是B型肝炎病毒表面抗原(HBsAg)陽性時,必須再了解自己是否為高傳染性的e抗原陽性,並採取相關的預防措施。 疾管署也已修訂公費B型肝炎免疫球蛋白(HBIG)實施對象,針對國內108年7月1日(含)以後出生母親為B肝表面抗原陽性(不論e抗原是陽性或陰性)的新生兒,均需於出生24小時內儘速接種1劑公費HBIG及第1劑B肝疫苗,並於滿12個月大時,接受表面抗原及表面抗體等檢測,以了解其預防接種成效與感染狀況,及早採取後續補接種與追蹤措施。 孕婦懷孕第三個周產期若病毒濃度超過1,000,000 IU/mL,建議應接受抗病毒藥物降低濃度,進一步減少母嬰傳染風險。 針對慢性B肝患者,吃偏方、服用不明藥物,反而造成新的肝臟問題。事實上,規律生活、均衡飲食及運動、定期追蹤、遵循醫囑治療等,才是最重要的保肝之道。
全世界希望2030年能達到控制病毒性肝炎的目標,台灣政府與醫學界正努力朝著這個方向邁進,希望所有病友都能配合醫生的建議接受相關的追蹤與治療。此外要維持健康的肝臟,應避免做出對肝臟有傷害的行為如不當用藥、酗酒、或用不潔的器具打針等,同時還要維持正常體態、多運動、少熬夜,才能有效減少嚴重肝炎併發症及肝癌的發生機率。 |